
初めまして!調剤薬局で在宅を8年行っています。なかなか最初は導入しにくい在宅についてまずは前提となる知識についておさらいしていきましょう!
介護認定と要支援・要介護
介護保険のサービスが必要になった場合、そのサービスを利用するためには、該当患者が済んでいる市町村に要介護認定申請をして「日常生活で介護や支援が必要である」と認定される必要があります。
まず「介護保険要介護・要支援認定申請書」をお住まいの市区町村の窓口へ提出します。この段階で不安であれば「地域包括支援センター」が必ず近くにあるので相談しましょう。
要介護認定の申請をすると下記のような流れをたどります。
- フェーズ1調査員による認定調査
主治医へ「主治医意見書」の作成依頼調査員は委託されたケアマネが行くこともあります。主治医は申請書に記載された医師へ市町村が意見書の依頼を行います。
- フェーズ2一次判定 コンピューターによる判別
上記の情報をもとにソフトで要支援1~要介護5まで判定します。
- フェーズ3二次判定 介護認定審査会での決定
一次判定などをもとに審査会が判定します。
- フェーズ4認定
認定されれば30日以内に通知がきます。
- フェーズ5ケアプラン作成
担当のケアマネージャーによるケアプランが作成され実際にサービスの利用が始まります。
要支援・要介護について
下記が介護法における定義です。
| 要支援 | 身体上または精神上の障害があるために、入浴、排せつ、食事などの日常生活における基本的な動作の全部または一部について厚生労働省令で定める期間(原則6か月)にわたり継続して、常時介護を要する状態の軽減、または悪化の防止に特に役立つ支援を要すると見込まれ、または身体上もしくは精神上の障害があるために厚生労働省令で定める期間(原則6か月)にわたり継続して日常生活を営むのに支障があると見込まれる状態であって、支援の必要の程度に応じて厚生労働省令で定める区分(要支援状態区分)のいずれかに該当するものをいう。 |
| 要介護 | 身体上または精神上の障害があるために、入浴、排せつ、食事などの日常生活における基本的な動作の全部または一部について、厚生労働省令で定める期間(原則6か月)にわたり継続して、常時介護を要すると見込まれる状態であって、その介護の必要の程度に応じて厚生労働省令で定める区分(要介護状態区分)のいずれかに該当するもの (要支援状態に該当するものを除く。)をいう。 |
簡単に要約すると、「要支援」は日常生活は自分で行えるが多少の補助が必要な状態。たとえば、入浴は一人でできるが掃除は困難、食事が自分でできるが料理や片付けが難しいなど家事の中で負担が大きめのものは補助などが必要なこと。
「要介護」は入浴・排泄・食事等の日常生活で常に介護、補助が必要な状態のことを指します。
第1号被保険者と第2号被保険者について
介護保険をうける方(被保険者)はおおきく2つに分類されます。
第1号被保険者(65歳以上の方)
・サービスを利用できる方
介護認定によって「要支援」、「要介護」の認定を受けた方
・保険料
各市町村、所得によって変化する。お住いの市町村で確認してみましょう。
・保険料の支払い方法
基本的に年金から天引きされる。年金給付額が少ない方や給付金がない方は納付書で支払う。
第2号被保険者(40歳以上64歳未満の医療保険加入者)
・サービスを利用できる方
認定を受ける起因となった、その老化の起因になった疾患・疾病が「特定疾病」に該当する方
【 第2被保険者でも介護保険の対象となる特定疾病 (指定の16疾病)】
- 末期がん
- 脳血管疾患(脳出血・脳梗塞など)
- 筋萎縮性側索硬化症(ALS)
- パーキンソン病関連疾患
進行性核上性麻痺・大脳皮質基底核変性症など - 脊髄小脳変性症
- 多系統萎縮症(シャイ・ドーレガー症候群)
- 糖尿病性神経障害・糖尿病性腎症・糖尿病性網膜症
- 閉塞性動脈硬化症
- 慢性関節リウマチ
- 後縦靭帯骨化症
- 脊柱管狭窄症
- 骨粗鬆症による骨折
- 早老症(ウエルナー症候群)
- 初老期における認知症
アルツハイマー病・ピック病・脳血管性認知症・クロイツフェルト・ヤコブ病など - 慢性閉塞性肺疾患
肺気腫・慢性気管支炎・気管支喘息・びまん性汎細気管支炎など - 両側の膝関節や股関節に著しい変形を伴う変形性関節症
※39歳以下は上記疾病と診断されても介護保険は利用できません。
・保険料
厚労省が負担率を設定している、それをもとに加入している医療保険が設定。
国民健康保険加入者の場合は、医療保険料に介護保険料をプラスして請求されています。それぞれの市区町村によって算定方式が異なるため、お住いの市町村に確認しましょう。
・保険料の支払い方法
医療保険料と一緒に給与から天引きされます。
国民健康保険の方は口座振替や振込票などで支払う。
要支援・要介護の認定めやすと例【早見表】
| 介護度 | 認定の目安と例 |
|---|---|
| 要支援1 | 社会的支援が必要な状態 食事や排せつなどは自分で行える。掃除や身の回りの作業で一部補助が必要。 立ち上がりなどで支えが必要な場合がある |
| 要支援2 | 生活するうえで支援が必要な状態 要支援1より支援が必要な状態。背中が一人で洗えないや身だしなみが整えられない。 認知機能に問題はない。 |
| 要介護1 | 部分的介護が必要な状態 要支援2より体力的の低下や思考力の低下がある。 認知機能や問題行動などが発生している。入浴や排せつで見守りや介助が必要。 |
| 要介護2 | 軽度介護が必要な状態 要介護1より、食事や排せつ・入浴で見守りや介助が必要。 立ち上がりが一人で困難、認知機能の低下が進行。 |
| 要介護3 | 中度の介護が必要な状態。 日常生活で一人で行うことが困難。 認知機能において対応が必要。 |
| 要介護4 | 重度の介護が必要な状態。 日常生活がほとんどできない、介護がないと行うことが困難。 認知機能低下による諸般の状態へ対応が必要。 |
| 要介護5 | 最重度の介護が必要な状態。 基本的に寝たきりの状態。おむつ交換、寝返りができない。 会話が困難な場合が多い。 |
要支援2と要介護1の差
- 認知機能の有無
大きな観点としては認知機能があげられます。要支援2では認知機能の低下がみられず、要介護では認知機能の低下が確認できると要介護になる場合が多い。 - 状態の安定性
厚労省が定める期間(原則6か月)で大きく介助の度合いが変化する可能性がある場合は要介護と認定することがあります。
これは明確な基準ではないため主治医や認定機関での判断によるものです。
介護度における介護保険支給限度額
要介護度により、介護保険サービスの利用限度額(支給限度額)が決まります。これは現金で支給されるのではなく、介護保険サービスを受ける際に利用料から差し引かれる仕組みです。限度額を超えた場合は超過分が全額自己負担になります。
そのためケアプラン作成時には下記の限度額内で調整することがほとんどです。
| 要介護度 | 支給限度額 |
|---|---|
| 要支援1 | 50,320円 |
| 要支援2 | 105,310円 |
| 要介護1 | 167,650円 |
| 要介護2 | 197,050円 |
| 要介護3 | 270,480円 |
| 要介護4 | 309,380円 |
| 要介護5 | 362,170円 |
介護保険の負担割合
支給限度額のうち所得により負担割合が決まっています。基本的には1割負担であり所得に応じ2割、3割となります。要支援1で1割負担と想定すると月あたり5,032円が自己負担分となります。
| 負担割合 | 所得基準 |
|---|---|
| 1割負担 | 160万未満(年金収入280万未満) |
| 2割負担 | 160万以上(年金収入280万以上) |
| 3割負担 | 220万以上(年金収入344万以上) |
ケアマネージャー
介護認定されると担当のケアマネージャーが決定することになります。
「要支援」の場合はお住いの地区担当にある地域包括支援センターが主体でケアプランを作成します。ケアマネージャーもそこに所属する職員が担当です。
「要介護」認定をうけた場合は居宅介護事業所のケアマネージャーが担当することになります。地域によっては地域包括支援センターが選ぶ場合や利用者が選ぶ場合もあります。
たとえ一度ケアマネージャーが決まったあとも担当を交代することも可能です。人と人の付き合いなので合わない方がいるのは当たり前です。相性がよい方と選ぶことも今後の生活で必要なことかと。

私もケアマネージャーの資格取得を考えています。
薬局とケアマネージャー
薬局薬剤師としてケアマネージャーとどのようなかかわりがあると思いますか?
- 担当者会議や退院時カンファレンスにおいて薬剤師として参加
担当者会議とは、介護利用者を中心としたサポートチームの会議です。利用者を含み、ケアマネージャー、医師、薬剤師、ヘルパー、訪問看護師などで構成されケアプランの作成時に情報共有と問題共有など今後の方針の方向性を確認します。
退院時カンファレンスも同じように退院後の在宅療養にむけ情報共有と方針の共有をします。
ケアマネージャー側としては薬剤師には薬の服用状況や残薬状況、薬の効果や副作用など薬剤師の目線での意見を求めることが多いです。 - 薬剤師は在宅で訪問後に報告書をケアマネージャーへ送付
チームとしてお互いに聞き取りができなかった問題点などは随時連携を取り合う必要があります。基本的にFAXの送付が多いですが緊急性が高い時や問題があった場合は電話での連携をとりあいましょう。
即時性が低い場合でも変更や気になることがあった場合はできるかぎり早めの報告書の送付を心がけましょう。
地域包括ケアシステム
地域包括ケアシステムとは、各地域の実情に合った「 医療 」「 介護 」「 予防 」「 住まい 」「 生活支援 」が一体的に提供される体制を目指した仕組みです。
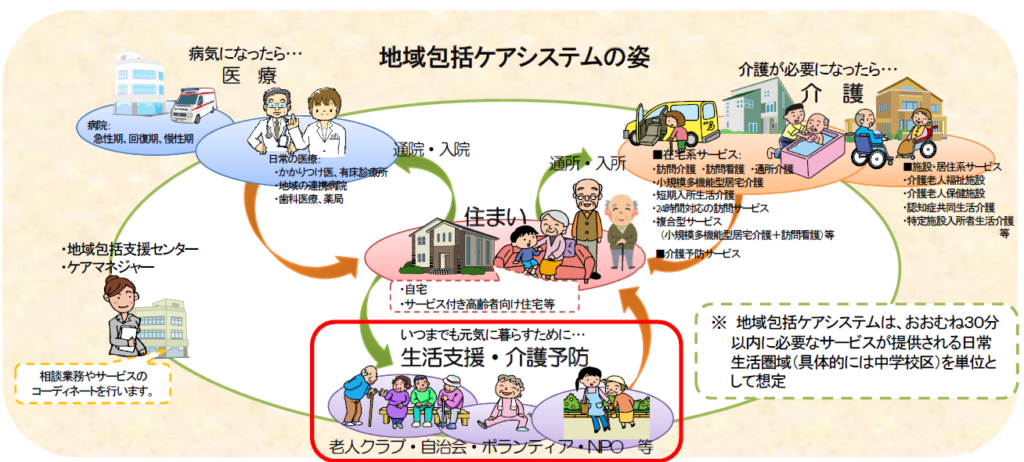
上記の5つの要素は下記のようにサービス内容になります。
「医療・看護」→かかりつけ医や地域の病院など医療と看護に関わるサービス
「介護・リハビリテーション」→在宅型介護サービスと施設・居住型介護サービス
「予防・保健」→元気に暮らしていけるような介護予防をするサービス
「生活支援・福祉サービス」→高齢者の暮らしをサポートする仕組みづくりをするサービス
「住まいと住まい方」→自宅や介護付きの施設など、高齢者の住まい確保のためのサービス
薬剤師としての地域包括ケアシステムへの介入について
現状ではまだまだ薬剤師の介入自体が低いです。それは実際に介入事例がないのもありますが地域や多種職が薬剤師の職能とできることが周知されていないのが問題です。
どの地域でも必ず「地域ケア会議」が行われているはずです。私も参加したことはありますし多種職との関わり合いは非常に大切です。
その地域で医療・介護として患者や利用者にかかわっているのであれば「地域ケア会議」への参加をし情報共有や課題の共有を行いより密接に連携していくべきでしょう。
